Quel médicament me convient ? C'est toute une quête pour les personnes souffrant d'inflammation intestinale chronique. Grâce à une analyse de sang et de tissus intestinaux, un traitement sur mesure est un pas de plus.
Douleurs abdominales quotidiennes. Tabouret légèrement lié, ensanglanté. Fatigue. Chercher partout les toilettes les plus proches, pour éviter les accidents. Peur de la chirurgie ou de la nécessité d'une stomie. C'est ce qu'environ 40 000 personnes dans notre pays souffrant d'infections intestinales chroniques, de la maladie de Crohn et d'une affection connexe, la colite ulcéreuse, vivent plus ou moins quotidiennement. Il existe d'innombrables médicaments efficaces et sûrs, mais aucun médicament n'est efficace chez plus de la moitié des patients. Voilà en tant que médecin, « Est-ce que je prends le baxter A, la seringue B, le baxter C, la combinaison du baxter et de la seringue D, la poudre E, la pilule F, le suppo G ou … ? ». Un choix difficile aux conséquences profondes pour le patient :immédiatement une bonne qualité de vie avec un médicament efficace, ou des mois de pure misère, de plaintes et d'absentéisme continus jusqu'à ce qu'un médicament fasse enfin effet.
Rechercher ce test prédictif revient à chercher une aiguille dans une botte de foin
Chercher ce seul test, le "témoin de Crohn", qui peut dire à l'avance si un traitement réussira ou non, c'est comme chercher une aiguille dans une botte de foin. Certainement en raison de la complexité de la maladie de Crohn et de la colite ulcéreuse, dans laquelle nos gènes et la réponse de notre système immunitaire à notre flore intestinale et divers facteurs environnementaux (in)connus jouent un rôle dans son développement.
Mes recherches offraient la possibilité de cartographier en détail l'empreinte génétique de chaque patient, avant le début de son traitement, à l'aide de techniques avancées. L'ARN, l'étape biologique intermédiaire de l'ADN à la protéine, a été isolé à partir d'échantillons de sang et de morceaux de tissu intestinal enflammé. Les séquences de lettres uniques de ces fragments d'ARN ont été lues et traitées dans des analyses bioinformatiques. Cela nous a permis de vérifier si certains gènes étaient plus ou moins exprimés chez des patients chez qui un certain médicament s'est ensuite révélé efficace. Ces modèles de gènes caractéristiques, l'empreinte génétique, reflètent ainsi l'efficacité potentielle d'un médicament particulier.
Malgré les différences de fragments d'ARN parmi les plus de 200 individus de notre étude, nous avons également identifié des schémas récurrents et caractéristiques dans leur empreinte génétique. Il est rapidement devenu clair que le schéma X pouvait être lié à l'efficacité des médicaments A et B (deux médicaments ayant le même mécanisme d'action), tandis que le schéma Y pouvait estimer si le médicament C fonctionnerait et le schéma Z était prédictif du médicament D.
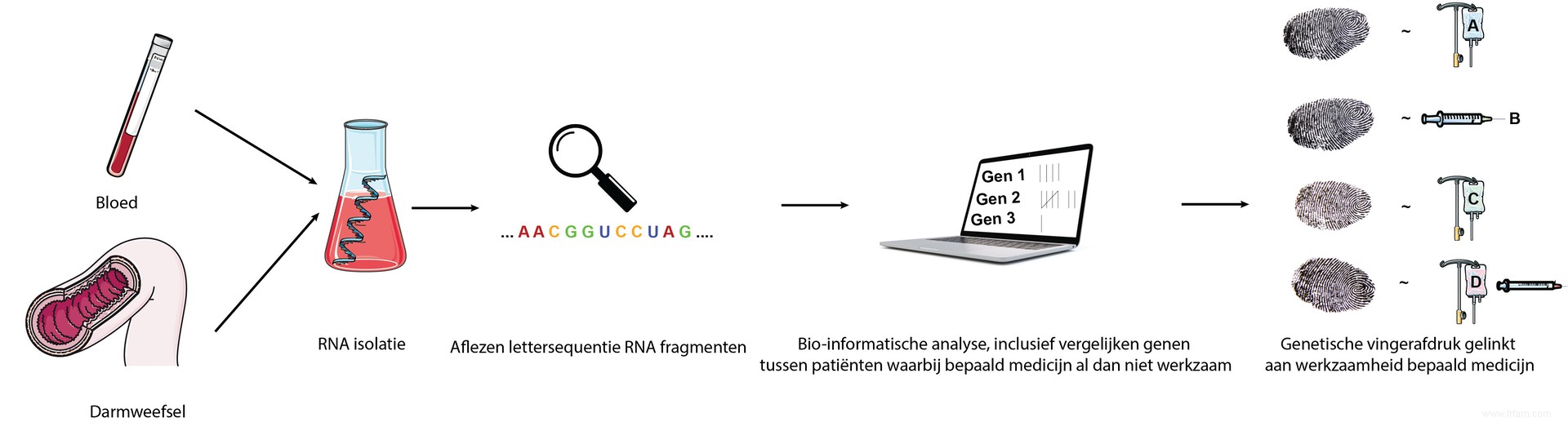
En isolant l'ARN du sang ou du tissu intestinal avant le début d'un traitement, nous utilisons l'ordinateur pour identifier l'empreinte génétique caractéristique et prédictive de l'efficacité d'un médicament particulier.
Priorité au test sanguin, plutôt qu'au test tissulaire intestinal, à la demande de nos patients
Certains de ces modèles ont été trouvés uniquement dans les tissus intestinaux, tandis que d'autres ont été trouvés exclusivement dans le sang, et d'autres dans les deux. De nombreux patients préfèrent un simple test sanguin à un test tissulaire intestinal. C'est pourquoi nous avons concentré notre recherche du témoin de Crohn idéal sur un test sanguin fiable. Par exemple, nous avons détecté un modèle dans les empreintes génétiques qui pourrait estimer avec un niveau de confiance de 80 % si le médicament A ou B serait efficace. Cependant, ce même schéma ne nous renseigne pas sur l'efficacité du médicament C ou D. Par conséquent, nous avons également recherché d'autres "témoins de Crohn" qui peuvent nous informer avec une forte probabilité si le médicament C ou D offre une alternative à part entière.
Pouvons-nous encore améliorer la précision de nos prédictions ? Probablement oui! Compte tenu de la complexité de ces troubles intestinaux chroniques, nous pouvons encore affiner notre probabilité prédictive en prenant en compte, en plus de l'empreinte génétique, d'autres facteurs qui jouent un rôle dans le processus de la maladie :la flore intestinale, le système immunitaire… Merci Grâce à l'arrivée de nouveaux algorithmes informatiques et au développement de l'intelligence artificielle, l'intégration de grandes quantités d'informations est enfin possible. Bien que notre cerveau humain se heurte depuis longtemps à ses limites, les ordinateurs peuvent toujours reconnaître des modèles significatifs et utiles dans cette abondance de données. Dans un projet pilote avec 65 patients, nous avons également pu augmenter encore la précision à près de 100 % en intégrant diverses sources d'information (l'empreinte génétique, le système immunitaire et les protéines du sang). Trop beau pour être vrai? Une enquête indépendante pour confirmer devra nous le dire!
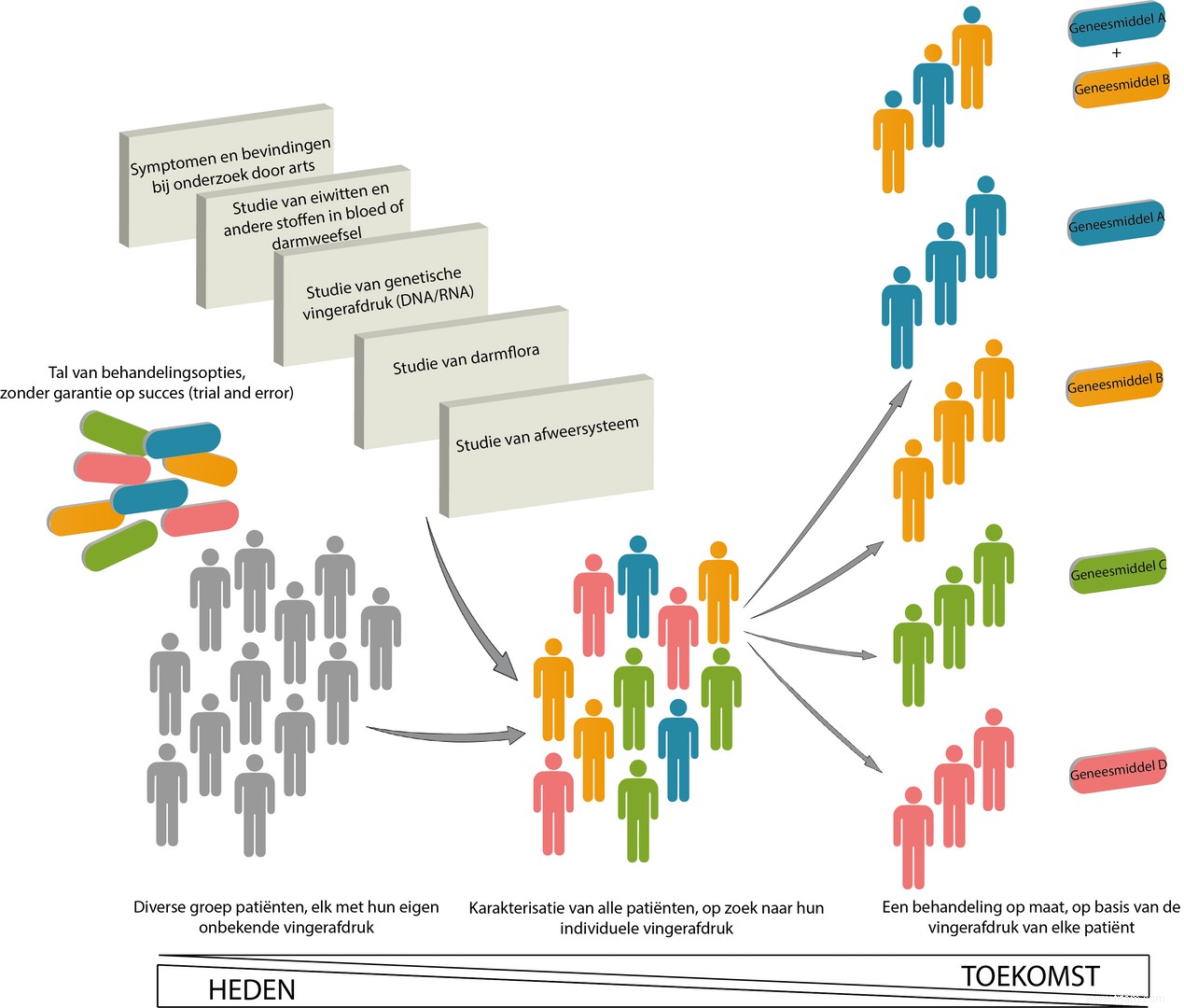
L'intégration de différents types de données ne fera qu'affiner l'empreinte digitale individuelle à l'avenir et affinera ainsi notre précision pour un traitement sur mesure.
Les tests prédictifs permettent un traitement sur mesure pour chaque individu atteint de la maladie de Crohn ou de colite ulcéreuse. Compte tenu du développement et de la disponibilité de nombreux nouveaux médicaments dans les années à venir, le besoin de ces « témoins de Crohn » prédictifs ne fera qu'augmenter pour une prise en charge personnalisée optimale.
Espérons que les tests prédictifs seront mis en place dans nos hôpitaux dans environ 10 ans
Cependant, une confirmation supplémentaire à partir de grandes études internationales est nécessaire avant que ces tests ne soient, espérons-le, établis dans nos hôpitaux dans environ 10 ans. Dans tous les cas, cela signifiera que les patients n'auront pas à tester au hasard le médicament A ou B, jusqu'à ce qu'après plusieurs mois de plaintes persistantes, il apparaisse que seul le médicament C pourrait maîtriser leurs symptômes. Une meilleure qualité de vie pour le patient et moins de dépenses de maladie inutiles pour notre sécurité sociale, ce serait formidable non ?
Bram Verstockt a été nominé pour la Flemish PhD Cup. Découvrez-en plus sur ses recherches sur www.phdcup.be.